Wat is een verzakking?
De blaas, de baarmoeder en de endeldarm worden met een aantal banden op hun plaats gehouden. Bovendien rusten deze organen op de spieren van de bekkenbodem. Als de banden en spieren niet sterk genoeg zijn, kunnen de organen in meer of mindere mate naar buiten komen. Dit wordt een verzakking genoemd. Er kan één orgaan verzakt zijn, maar het komt ook voor dat meer organen tegelijkertijd verzakt zijn.
Welke klachten hebben vrouwen bij een verzakking?
Een vervelend drukkend gevoel in de vagina, balgevoel, het gevoel dat er iets uit de vagina komt. Dit zijn vaak gehoorde klachten maar ook een zwaar, drukkend gevoel in de buik of bekken. Verlies van urine of moeite met plassen of poepen. Vaak moeten plassen, niet goed uit kunnen plassen wat weer een blaasontsteking kan veroorzaken. Ook het vrijen kan problemen geven en lage rugklachten kunnen ook voorkomen.
Wat zijn oorzaken van verzakkingen
Er kunnen verschillende oorzaken zijn van een verzakking, ook wel prolaps genoemd:
- Door zwangerschap en bevalling kan de bekkenbodem beschadigd raken. Meestal wordt dit na de bevalling weer beter, maar op latere leeftijd kan de beschadiging weer klachten geven.
- Matige kwaliteit van het bindweefsel. Dit is een aandoening die vaak in de familie voorkomt. Vooral vrouwen met een blanke huidskleur hebben hier last van.
- Na de overgang worden geen vrouwelijke hormonen meer aangemaakt. Bekkenbodem en steunweefsel verliezen hierdoor aan stevigheid.
- Langdurige overbelasting van de bekkenbodem, waardoor de bekkenbodemspieren verzwakken. Voorbeelden zijn overgewicht, chronisch hoesten, vaak hard persen bij de ontlasting en zwaar lichamelijk werk verrichten.
Soorten verzakkingen
- Voorwandverzakking:De voorkant van de vagina is naar beneden gezakt in het bekken. De voorwand is het weefsel tussen de plasbuis/blaas en de vagina. De blaas kan hierdoor ook omlaag zakken. Dit noem je in medische termen een cystocele.
- Achterwandverzakking: De achterkant van de vagina is naar beneden gezakt in het bekken. Dit is het weefsel tussen de vagina en het laatste stukje van de darm. Vaak is ook dit laatste stuk van de darm mee verzakt. Dit noem je in medische termen een rectocele.
- Dunne darm verzakking: Dit is een soort achterwandverzakking. De dunne darm zakt vanuit de buik tussen de achterkant van de vagina en het laatste stukje van de darm. Het ziet er van buiten hetzelfde uit als een achterwandverzakking. Dit noem je in medische termen een enterocele.
- Baarmoederverzakking: De baarmoeder is naar beneden gezakt in de vagina. Als de verzakking ernstig is, kun je de baarmoedermond tussen de schaamlippen aan de ingang van de vagina zien zitten of komt de baarmoeder(mond) naar buiten.
- Vaginatopverzakking: Als de baarmoeder verwijderd is, kan de bovenkant van de vagina (vaginatop) alsnog verzakken.
- Endeldarmverzakking: De endeldarm is het laatste stukje van de darm, vlak boven de anus. De endeldarm kan op twee manieren verzakken: via de vagina of anus. Bij een verzakking via de vagina is er een bolletje te zien aan de achterkant van de vagina. Bij een verzakking via de anus komt de darm een stukje naar buiten als je perst om te poepen.
- Het komt ten slotte ook regelmatig voor dat er meerdere organen tegelijkertijd verzakt zijn.
Wat merk je van een verzakking?
Bekkenbodemproblemen zijn niet gevaarlijk voor de gezondheid. Wel kunnen de problemen erg vervelend zijn in het dagelijks leven. De gevolgen van bekkenbodemproblemen verschillen per vrouw en klacht.
Een aantal gevolgen zijn
- Aanpassen van je dagelijkse gedrag
Veel vrouwen die last hebben van urineverlies houden hier rekening mee in hun dagelijks leven. Dit betekent dat zij vaak extra kleding meenemen om zich te verschonen en goed opletten waar er een toilet is. Vrouwen kunnen bewust minder gaan drinken op een dag dat zij veel van huis zijn. Je kunt naast fysieke problemen ook last krijgen van psychische problemen door stress en schaamte. De klachten kunnen soms zo ernstig zijn dat vrouwen zelfs helemaal stoppen met bepaalde activiteiten, zoals reizen, familiebezoek en andere uitjes.
- Problemen met werken
Als er iets mis kan gaan in gezelschap kan dit erg onzeker maken. In huiselijke kring is het vervelend om urine te verliezen of om per ongeluk winden te laten, maar op het werk kan dit nog vervelender voelen. Dit kan ervoor zorgen dat sommige vrouwen stoppen met werken of van baan veranderen.
- Problemen met vrijen
Urineverlies tijdens het vrijen kan dat erg vervelend zijn, kan als gênant ervaren worden. Hierdoor kun je worden geremd en het plezier in seks kan daardoor afnemen. Ook pijn bij het vrijen kan ervoor zorgen dat u minder plezier ervaart in seks.
Als dit voor jou geldt, is het belangrijk om hierover te praten. Er zijn vele behandelmogelijkheden. Maak een afspraak met je huisarts of gynaecoloog.
Wat kan ik zelf doen bij een verzakking?
Uitgerekte of beschadigde weefsels en spieren in de bekkenbodem zijn helaas niet zomaar te herstellen. Maar er zijn veel dingen die je kunt doen om de verzakking niet erger te laten worden. Rode draad bij alles is het voorkomen van ‘buikdruk’. Om kracht te zetten houd je vaak automatisch de adem in. Er ontstaat druk op de onderbuik en de bekkenbodem, daardoor rekken spieren en banden verder uit, en worden blaas, baarmoeder of darmen naar beneden geduwd. Deze ‘buikdruk’ moet zo veel mogelijk voorkomen worden.
- Met spierversterkende oefeningen van de bekkenbodem kan de buikdruk beter opgevangen kan worden. Je moet deze oefeningen wel langere tijd volhouden. Let op: sommige mensen hebben juist een te gespannen bekkenbodem, dan werken deze oefeningen niet. De huisarts of een bekkenfysiotherapeut kan dit vaststellen. Klik hier voor video’s met oefeningen
- Je kunt de oefeningen ook met een gespecialiseerde bekkenfysiotherapeut doen. Klik hier voor een erkende bekkenfysiotherapeut in de buurt
- Vezelrijk eten (30 tot 40 gram per dag) is belangrijk, omdat daarmee obstipatie (en daarmee persen bij de ontlasting) kan worden voorkomen. Drink daarbij wel minstens 1,5 tot 2 liter vocht per dag.
- Een goede houding op de wc is ook belangrijk, zowel bij het plassen als bij het poepen.
- En wat ook helpt: afvallen als je te zwaar bent, stoppen met roken en regelmatig bewegen: 30-45 minuten per dag.
Welke behandeling geeft een huisarts bij een verzakking?
Een huisarts zal door vragen te stellen en door een inwendig onderzoek vaststellen of je een verzakking heeft. De meest geschikte behandeling bepaal je samen met je huisarts.
- De huisarts kan je ondersteunen bij zaken zoals afvallen en stoppen met roken.
- De huisarts kan helpen bij het doen van bekkenbodemoefeningen, of doorverwijzen naar een bekkenfysiotherapeut.
- Je kunt samen met de huisarts kijken of een pessarium helpt om klachten te verminderen.
- Of de huisarts kan doorverwijzen naar een (uro-)gynaecoloog, als dit allemaal niet helpt. Bij een gynaecoloog kan ook de mogelijkheid van een operatie besproken worden.
Meer weten? Kijk hier voor een kijkje in de spreekkamer van de huisarts als je een verzakking hebt: Kijk hier voor een kijkje in de spreekkamer van de huisarts
Meer weten? Kijk op thuisarts.nl: Ik heb een verzakking
Hoe werkt een pessarium (ring) bij een verzakking?
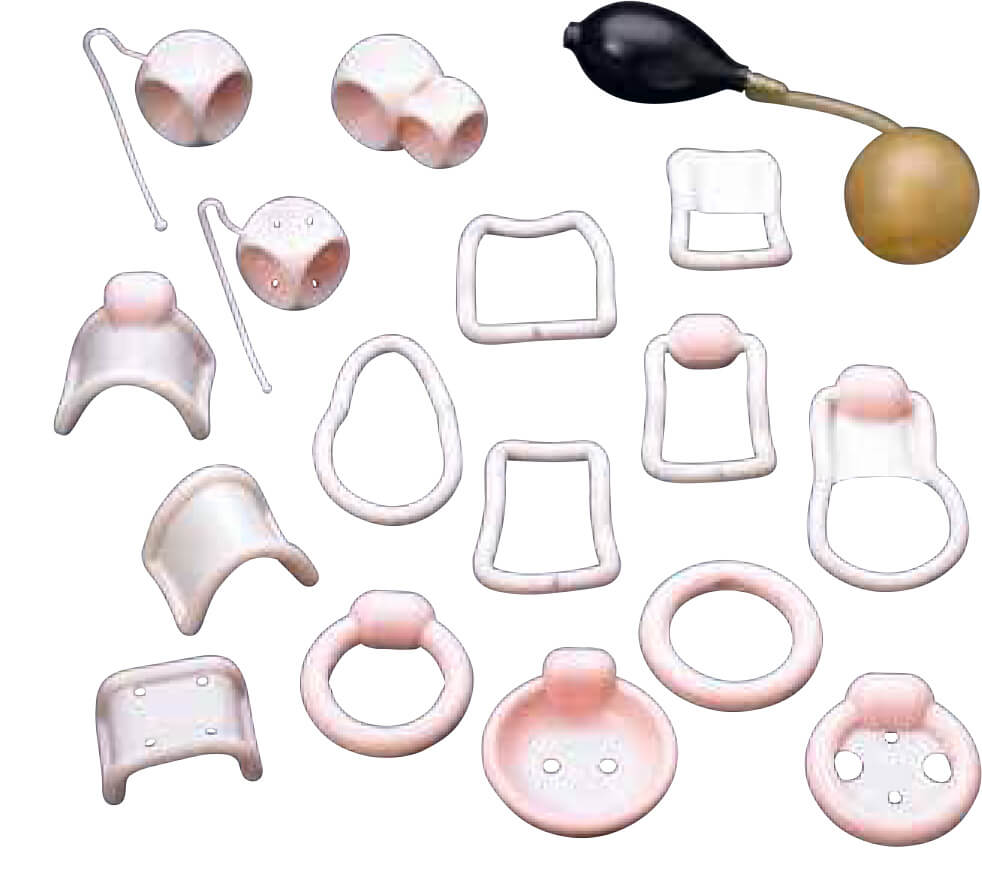
Een ring – ook wel pessarium genoemd – kan helpen bij een verzakking. Een ring zorgt ervoor dat jeorganen, zoals blaas of baarmoeder, beter op hun plek blijven. De ring zit in de vagina, en leunt dan op een laag spieren (de bekkenbodem). De baarmoeder hangt op de ring en zakt niet meer. De ring duwt ook de plasbuis iets omhoog. Dat kan ervoor zorgen dat je ook beter plas kunt ophouden (bij urineverlies) of juist beter kunt plassen (bij urine-retentie).
Er bestaan verschillende soorten en vormen van pessaria voor in de vagina. Wat bij jou past, hangt af van welke organen zijn verzakt en hoeveel ruimte er is in de vagina. Vaak moet je meerdere pessaria uitproberen, voordat de juiste is gevonden. Zowel een huisarts als een gynaecoloog kunnen j helpen bij de juiste keuze voor een pessarium.
Kijk hier voor een kijkje in de spreekkamer bij de gynaecoloog over het gebruik van een pessarium
Kijk hier voor veel gestelde vragen over het pessarium
Kijk hier voor de ervaringen van Maria die een kubuspessarium gebruikt:
Welke operaties zijn er mogelijk bij een verzakking?
Als oplossingen als bekkenfysiotherapie of een pessarium geen oplossing bieden bij de verzakkingsklachten (medische term: prolaps), adviseert een (uro-)gynaecoloog over het algemeen een operatie. Een operatie heeft als voordeel dat klachten meestal verminderen of verdwijnen, al gebeurt het soms dat de verzakking later terugkomt.
Welke operatie je krijgt, hangt af van welke organen er verzakt zijn: de blaas, de baarmoeder, de (endel-)darm of een combinatie van deze organen. Je (uro-)gynaecoloog bespreekt dit met jou.
Operatie bij voorwandverzakking
Deze operatie wordt uitgevoerd als de voorwand van de schede verzakt is. Dit komt omdat de blaas verzakt is en tegen de schede aandrukt. Er zijn meerdere termen voor deze operatie: voorwandplastiek of cystocèle.
De gynaecoloog doet deze operatie via de schede. De uitgezakte voorwand van de schede met daarachter de blaas wordt op haar plaats teruggebracht. De gynaecoloog maakt in het midden van de voorwand van de schede de schedewand los van de uitbollende blaas en urinebuis die daaronder liggen. Het ruime bindweefsel rond de blaas wordt ingekort en in het midden aan elkaar gezet. De blaas kan hier nu op rusten en de verzakking verdwijnt. Daarna wordt de bekleding van de schedewand, die ook te wijd geworden is, gedeeltelijk weggenomen. De wand van de schede wordt daarna over het bindweefsel en de blaas heen gehecht. Zo komt de voorwand van de schede weer op de plaats waar zij hoort te zitten en is de uitstulping verdwenen.
Je krijgt altijd een folder mee van de gynaecoloog als je deze operatie krijgt. Een voorbeeld van zo’n folder vind je hier.
Ook de internationale koepelorganisatie van gynaecologen IUGA heeft op haar website www.yourpelvicfloor.org voorlichtingsmateriaal geschreven over deze operatie. Deze vind je hier.
Operatie bij achterwandverzakking
Als de dunne en/of dikke darm in de achterwand van de vagina is verzakt, is er een operatie mogelijk die bestaat uit twee delen. Er zijn meerdere termen voor deze operatie: achterwandplastiek of rectocèle.
- Eerst wordt de uitgerekte achterwand van de schede, die u als een bol in de schede voelt uitpuilen, weer op haar plaats gebracht. In het midden van de achterwand van de schede maakt de gynaecoloog de schedewand los van de uitbollende darm die daaronder aanwezig is. Vervolgens wordt het ruime bindweefsel rond de darm ingekort en in het midden aan elkaar gezet. De darm kan hier nu op rusten en de darmverzakking verdwijnt. Daarna neemt de gynaecoloog de bekleding van de schedewand, die ook te wijd geworden is, gedeeltelijk weg. De wand wordt daarna over het bindweefsel en de darm heen gehecht. Zo komt de achterwand van de schede weer op de plaats waar hij hoort te zitten en is de uitstulping verdwenen.
- Het tweede deel van de operatie is een bekkenbodemplastiek. De bekkenbodemspieren die zich aan de achterkant van de schede bevinden, worden aan de achterkant van de schede naar elkaar toegetrokken. Hierdoor wordt de bekkenbodem verstevigd en wordt de ingang van de schede nauwer.
Je krijgt altijd een folder mee van je gynaecoloog als je deze operatie krijgt. Een voorbeeld van zo’n folder vindt je hier.
Je krijgt altijd een folder mee van je gynaecoloog als je deze operatie krijgt.
Ook de internationale koepelorganisatie van gynaecologen IUGA heeft op haar website www.yourpelvicfloor.org voorlichtingsmateriaal geschreven over deze operatie. Deze vind je hier.
Operaties bij verzakking van de baarmoeder(-top)
Bij een verzakking van de baarmoeder kan de baarmoeder in haar geheel verwijderd worden of vastgemaakt worden aan ander weefsel. Er zijn meerdere operatietechnieken. De gynaecoloog bespreekt welke operatie het meest geschikt is, zoals de verwijdering van de baarmoeder (gebeurt steeds minder), sacrospinale fixatie of de Manchester Fothergill-operatie.
De internationale koepelorganisatie van gynaecologen IUGA heeft op haar website www.yourpelvicfloor.org voorlichtingsmateriaal geschreven over deze operatie. Deze vind je hier.
Baarmoederverwijdering bij een verzakking
Uterus-extirpatie is de medische term voor de operatie waarbij de baarmoeder verwijderd wordt. De operatie gebeurt via de schede, via een kijkoperatie of via de buik. Dat is afhankelijk van de grootte van de baarmoeder en eventuele operaties in het verleden. Bij deze operatie is het van belang dat de top van de vagina goed wordt opgehangen. Dit gebeurt door de banden waar de vagina aan is opgehangen, in te korten.
De internationale koepelorganisatie van gynaecologen IUGA heeft op haar website www.yourpelvicfloor.org voorlichtingsmateriaal geschreven over deze operatie. Deze vind je hier.
Operaties bij verzakking van de baarmoeder(-top)
Bij een verzakking van de baarmoeder kan de baarmoeder in haar geheel verwijderd worden of vastgemaakt worden aan ander weefsel. Er zijn meerdere operatietechnieken. De gynaecoloog bespreekt welke operatie het meest geschikt is, zoals de verwijdering van de baarmoeder (gebeurt steeds minder), sacrospinale fixatie of de Manchester Fothergill-operatie.
De internationale koepelorganisatie van gynaecologen IUGA heeft op haar website www.yourpelvicfloor.org voorlichtingsmateriaal geschreven over deze operatie. Deze vind je hier.
Baarmoederverwijdering bij een verzakking
Uterus-extirpatie is de medische term voor de operatie waarbij de baarmoeder verwijderd wordt. De operatie gebeurt via de schede, via een kijkoperatie of via de buik. Dat is afhankelijk van de grootte van de baarmoeder en eventuele operaties in het verleden. Bij deze operatie is het van belang dat de top van de vagina goed wordt opgehangen. Dit gebeurt door de banden waar de vagina aan is opgehangen, in te korten.
De internationale koepelorganisatie van gynaecologen IUGA heeft op haar website www.yourpelvicfloor.org voorlichtingsmateriaal geschreven over deze operatie. Deze vind je hier.
Sacrospinale fixatie als operatie bij een verzakking
Een sacrospinale fixatie is bedoeld om de baarmoeder vast te zetten. Soms is die al bij een eerdere operatie weggehaald, maar dan kan ook de top van de vagina worden vastgezet. De gynaecoloog maakt daarbij gebruik van de zogenaamde ‘sacrospinale band’, een sterke bindweefselstreng die helpt om de botten van het bekken bijeen te houden. De gynaecoloog maakt een snee in het midden van de vagina-achterwand en maakt deze wand los van de onderliggende darm. Aan de zijkant van de vagina in de richting van de sacrospinale band is los weefsel dat opzij geduwd kan worden. Als de band goed wordt gevoeld, worden twee onoplosbare hechtingen doorgelegd. Deze hechtingen steekt de gynaecoloog ook door de vaginatop. Als ze geknoopt worden, trekt de vaginatop naar achteren en is niet meer verzakt. Als er nog een baarmoeder is, dan worden de hechtingen door de achterkant van de baarmoederhals gelegd. Bij het knopen trekt de baarmoeder omhoog.
Je krijgt altijd een folder mee van je gynaecoloog als u deze operatie krijgt. Een voorbeeld van zo’n folder vind je hier.
Ook de internationale koepelorganisatie van gynaecologen heeft op haar website www.yourpelvicfloor.org voorlichtingsmateriaal geschreven over deze operatie. Deze vind je hier.
Manchester Fothergill-operatie bij een verzakking
Een andere techniek om de baarmoeder vast te zetten is de Manchester Fothergill-operatie. Daarbij worden de ophangbanden van de baarmoeder samengebracht. Ook wordt een deel van de baarmoederhals verwijderd. De baarmoeder is na de operatie nog wel aanwezig, maar van de baarmoedermond is nog maar zo weinig over dat er geen uitstrijkjes meer gemaakt hoeven te worden.
Je krijgt altijd een folder mee van de gynaecoloog als je deze operatie krijgt. Een voorbeeld van zo’n folder vindt u hier.
Ook de internationale koepelorganisatie van gynaecologen heeft op haar website www.yourpelvicfloor.org voorlichtingsmateriaal geschreven over deze operatie. Deze vind je hier.
Herstel en complicaties na een verzakkingsoperatie
Bij elke operatie kunnen complicaties optreden, dus ook bij bekkenbodemoperaties. De meeste zijn tijdelijk. Belangrijk is dat u rekening houdt met een langere periode van herstel. Voor werk buitenshuis moet u meestal op minimaal zes weken afwezigheid of langer rekenen. Bij lichamelijk zwaar werk is het soms verstandig nog iets langer te wachten. De operatie is nooit acuut, dus je kunt in ieder geval wel voorbereidingen treffen voor deze periode.
- Blaasontsteking, komt relatief vaak voor, met antibiotica is een blaasontsteking goed te behandelen.
- Nabloeding is een vrij zeldzame complicatie. Vaak is het voldoende om (opnieuw) een tampon in te brengen.
- Soms is een tweede operatie noodzakelijk. Door verandering van de plaats van de urinebuis of door vernauwing is het soms moeilijk na de operatie de blaas te legen. In dat geval wordt een tijdelijk katheter geplaatst. Vrijwel altijd is dit een voorbijgaand probleem.
- Ongewild urineverlies treedt soms op als complicatie van een verzakkingsoperatie. Het is niet duidelijk waardoor deze complicatie ontstaat, en het is dus ook niet altijd te voorkomen.
- Bij een bekkenbodemplastiek wordt de ingang van de schede vernauwd om de bekkenbodem meer stevigheid te geven. De ingang van de schede wordt hierdoor kleiner. De gynaecoloog probeert de ingang van de schede ruim genoeg te houden voor het hebben van gemeenschap. Soms is het resultaat toch anders dan verwacht. Ook kan in een enkel geval de schede korter zijn geworden. Vaak kan er wel wat aan gedaan worden.
Recidief: wat als de verzakking terugkomt na operatie?
Ook na een geslaagde operatie kunnen later opnieuw klachten ontstaan. Dit wordt recidief genoemd. Bij ongeveer 25 van de 100 vrouwen komt de verzakking terug na een operatie. Niet iedereen heeft dan weer dezelfde klachten als voorheen. Ook verschilt het per persoon wanneer de verzakking terugkomt. Dit kan gebeuren omdat bij een operatie de oorzaak van de verzakking of het urineverlies niet wordt weggenomen.
De gynaecoloog herstelt alleen de bekkenbodem. Jammer genoeg bestaan er geen behandelingen waardoor de problemen definitief niet meer terugkomen. Ook na verwijdering van de baarmoeder kan nog een verzakking van de top van de schede optreden. Een tweede operatie kan dan een mogelijkheid zijn, maar soms is een pessarium dan weer een optie, of bekkenfysiotherapie. In bepaalde situaties kan dan een bekkenbodemmatje in beeld komen als optie. Het is belangrijk dat u zich dan goed laat voorlichten over alle voor- en nadelen van een dergelijke ingreep.
Klachten na bekkenbodemmatjes
Helaas kunnen er na het plaatsen van een bekkenbodemmatje blijvende klachten ontstaan.
Via de link kun je daar alles over lezen: klachten na bekkenbodemmatjes
Support studie: Verminderen verbruik Implantaten
In Nederland krijgt 1 op de 9 vrouwen te maken met een verzakkingsoperatie. Jaarlijks zijn dat 19.000
ingrepen. Een kwart daarvan betreft operaties om een teruggekeerde verzakking opnieuw te herstellen.
Een implantaat is dan een van de opties. Kan het ook anders? Zijn er operatietechnieken die de kans op
recidief verkleinen? Esther van Swieten, gynaecoloog in het Spaarne Gasthuis, coördineert de SUPPORTstudie die dit in kaart gaat brengen.
Zie het artikel: Verminderen gebruik implantaten
Ervaringsverhalen
Maria vertelt over haar pessarium
Thea, Arlette en Luce vertellen over hun operaties vanwege een verzakking
